- Ожоги у детей, первые 24 часа
- J.B. DUFOURCQ , P. MARSOL , M. GRANADOS
- Ожоги у детей
- Общие сведения
- Причины и классификация ожогов у детей
- Симптомы термических ожогов у детей
- Ожоговая болезнь у детей
- Диагностика ожогов у детей
- Лечение ожогов у детей
- Прогноз и профилактика
- Э.Я.Фисталь, Г.Е.Самойленко, С.Г.Хачатрян Диагностика и лечение ожогов у детей
- Особенности тканевого и физиологического развития ребенка, влияющие на оказание неотложной помощи обожженному ребенку
- Эпидемиология ожогов у детей
- Определение площади обожженной поверхности у детей
- Классификация ожоговых ран
- Первая помощь при ожогах у детей
- Особенности химических ожогов
- Электроповреждения
- Первоначальные действия врача при поступлении ребенка в отделение
- Стандарт лечебных мероприятий
Видео:Методы определения площади ожогаСкачать

Ожоги у детей, первые 24 часа
Видео:Ожоговая ТравмаСкачать

J.B. DUFOURCQ , P. MARSOL , M. GRANADOS
Ожоговый блок, отделение анестезиологии детской больницы Armand Trousseau Париж, Франция
Материал подготовил Денис Сурков.
Введение
Во Франции ожоги составляют от 3 до 8 % всех несчастных случаев у детей. Помимо этого, 95 % всех случаев происходит дома, преимущественно в результате обваривания кипятком (73 %). Это обычно случается на кухне (62 %) или в ванной (16 %), чаще у мальчиков (59 %), чем у девочек (41 %), средний возраст детей составляет 24 месяца [1].
Таким образом, ожоговые травмы происходят в детском возрасте достаточно часто, поэтому все врачи, связанные с оказанием неотложной помощи детям, должны быть готовы ответить на следующие вопросы:
- Должен ли ребенок быть госпитализирован в стационар?
- Что необходимо сделать до госпитализации ребенка в специализированное отделение?
І. Должен ли ребенок быть госпитализирован?
Должны быть учтены тяжесть ожоговой травмы и социальные аспекты.
1) Тяжесть ожоговой травмы
а) Площадь ожоговой травмы
Является основным критерием. Правило расчета ожоговой площади поверхности по A.B. Wallace (голова 9%, верхние конечности по 9 %, туловище 36 %, нижние конечности по 18 %) не всегда применимо у детей, в связи c большим размером головы относительно туловища, чем у взрослых.
Таблица 1. Таблица площади поверхности ожогов в % (по Lund и Browder )
Возраст
0
1 год
5 лет
10 лет
15 лет
Взрослые
- Новорожденные должны быть госпитализированы, независимо от площади ожогов;
- Дети до 1 года должны быть госпитализированы, если площадь ожогов превышает 5 % от общей площади поверхности тела;
- Дети старше 1 года должны быть госпитализированы, если площадь ожогов превышает 10 % от общей площади поверхности тела;
б) Глубина ожоговой раны [2]
Глубина ожоговой раны определяется во время врачебного осмотра. Ожоги I степени соответствуют классическим «солнечным» ожогам с болезненной эритемой. При поверхностных ожогах II степени частично разрушается дермально–эпидермальный слой. Они характеризуются наличием волдырей, заполненных серозной жидкостью. При глубоких ожогах II степени разрушается дермально–эпидермальный слой, за исключением краев раны. Волдыри покрывают не всю раневую поверхность. Поверхность ран красная, несколько коричневатая и сочащаяся. Иногда возникают трудности в дифференцировании глубоких и поверхностных ожогов ІІ степени. При ожогах III степени полностью разрушается базальный клеточный слой кожи. Дно раны бледное, уплотненное, может быть восковидным или красноватым вследствие интра- или субдермального гемолиза (т.н. ошпаривание).
Практические указания: все дети с ожогами III степени должны быть госпитализированы.
в) Локализация ожогов [3]
Должны быть госпитализированы все дети: с циркулярными ожогами конечностей (риск ишемии), ожогами лица (респираторные и эстетические осложнения), стоп и кистей (функциональный риск), промежности (риск инфицирования).
г) Механизм ожоговой травмы
Госпитализируются все дети с электрическими или химическими ожогами, ожогами пламенем, полученными в замкнутом пространстве.
д) Сочетанные поражения
Все дети с ожогами должны быть госпитализированы, если они сочетаются с другими травмами и / или респираторными поражениями. Необходимо думать о возможности отравления продуктами горения в результате воспламенения в замкнутом пространстве, особенно при глубоких ожогах лица, наличии сажи в ноздрях или осиплости голоса. Возможны также цианоз, одышка, стридор, укорочение вдоха или бронхообструкция. Нужно исключать баротравму легких при поражении в результате взрывов, особенно, если при исследовании ушей обнаруживается разрыв барабанной перепонки.
2) Социальные аспекты
В связи с разнообразием ожоговых травм, врач должен выяснить любую возможность плохого обращения с детьми. Подозрения могут возникнуть при следующих обстоятельствах:
- любая задержка после травмы при доставке ребенка в лечебное учреждение;
- наличие множественных повреждений различных сроков давности;
- несоответствия в описании родителями обстоятельств происшествия;
- необычные ожоги, такие как «ожоги-чулки» (насильственное погружение в кипяток) или ожоги от сигарет.
Если есть подозрения на плохое обращение, дети должны быть госпитализированы, независимо от тяжести ожогов.
3) Первичная сортировка детей с ожогами может быть разделена на три группы
Дети с небольшими ожогами, не требующие госпитализаци
Это относится к детям с ожогами, площадью не более 5 %, или с площадью ожогов до 10 %, но глубиной менее III степени и без функционального риска (т.е. поражения кистей и стоп); без сочетания ожогов с другими травмами и с удовлетворительными домашними условиями (адекватными для предупреждения вторичного инфицирования), а также без подозрения на возможное неправильное амбулаторное лечение.
Эти ожоги являются поверхностными и могут быть пролечены амбулаторно. Лечение простое. Однако, все ожоги, не леченные в течение 10 дней, требуют госпитализации в хирургический стационар.
Дети с небольшими ожогами, требующие госпитализации
Это относится к детям с ожогами, площадью от 5 до 10 %, или к детям с ожогами, площадью не более 20 %, без респираторных и гемодинамических расстройств, отсутствием ожогов в области лица, кистей рук или промежности.
Эти пациенты должны быть переведены в специализированное отделение. Однако, перевод не требует предварительной специализированной медицинской помощи в приемном отделении или амбулатории и может занимать 1-2 часа. Сразу ожоги должны быть дезинфицированы (0,05 % раствор хлоргексидина), волдыри должны быть вскрыты [4]. Раны должны быть перевязаны стерильными марлевыми бинтами. Ребенка также необходимо обезболить.
Дети с тяжелыми ожоговыми травмами
Эти пациенты должны быть быстро переведены в ближайший ожоговый центр в сопровождении медицинского персонала.
ІІ тяжелые ожоги: что должно быть сделано перед переводом в специализированное отделение?
1) Нужно ли охлаждать ожоги, или пострадавших необходимо согреть?
Охлаждение ожогов приводит к уменьшению глубины раны, отека, боли и смертности [5]. Если состояние ребенка удовлетворительное, то ожоговые раны можно охладить прямо в приемном покое. Температура воды должна быть между 8 o С и 25 o С (температура водопроводной воды 8-15 o С). Чем раньше начато охлаждение (особенно в течение первого часа после происшествия) и чем дольше оно проводится (хотя бы 15 минут при 15 o С), тем более оно эффективно. Конечно, необходимо уделять особое внимание риску тяжелой гипотермии, особенно у маленьких детей с обширными ожогами. Охлаждать нужно под душем, направляя струю на ожоговую поверхность и подбирая температуру воды таким образом, чтобы пациент ощущал местное и общее облегчение. Помните, что охлаждение водой 22 o С также эффективно. Цель – охладить ожоговую рану, а не пациента.
Ребенок должен быть согрет укутыванием, но не дополнительными источниками тепла.
Необходимо охладить ожоги и согреть пациента.
2) Подготовка к последующему лечению
а) Венозный доступ
Необходимо только внутривенное введение медикаментов. Нужно следовать правилу Delming ‘ a (периферический венозный доступ в неповрежденной области > периферический венозный доступ в обожженной области > центральный венозный доступ в неповрежденной области > центральный венозный доступ в обожженной области), чтобы уменьшить риск инфицирования [6]. Если необходим центральный венозный доступ, то более простым у детей является бедренный. Помните, перед переводом ребенка нужно удостовериться, что венозный катетер тщательно закрыт, фиксирован и находится в рабочем состоянии.
б) Разное
Всегда нужное зондировать желудок и аспирировать желудочное содержимое, ребенок должен быть хорошо фиксирован.
Желательно катетеризировать мочевой пузырь и учитывать количество мочи для мониторинга объема инфузии. Постановка мочевого катетера необходима у детей с ожогами промежности.
3) Объем и состав инфузионных растворов
а) Объем
Коэффициент отношения площади поверхности к массе тела у детей больше, чем у взрослых. Поэтому формула расчета инфузии у детей основывается на точной оценке площади ожогов.
Правило Carvajal [ 7 ] :
2000 мл раствора Рингер-лактата на 1 м 2 общей площади поверхности тела
+ 5000 мл раствора Рингер-лактата на 1 м 2 площади поверхности ожогов
Правило Carvajal наиболее приемлемо у обожженных детей. Другие формулы (такие как P arkland ), основаны на массе тела и на площади ожогов в %, и могут приводить к заниженному объему инфузии у грудных детей и завышенному – у детей старшего возраста.
б) Растворы
Изотонические кристаллоидные растворы обеспечивают физиологическую потребность в натрии. Раствор лактата Рингера (130 mEq Na в 1 л) принят в качестве стандарта [8]. Однако, использование кристаллоидов имеет и ряд нежелательных эффектов, таких как необходимость большого объема инфузии, увеличение отеков в зоне ожогов и усиление гипопротеинемии.
Если, несмотря на инфузию кристаллоидов, гемодинамический статус остается неудовлетворительным, целесообразно использование 4-5 % раствора альбумина из расчета 1 г/кг массы тела.
Гипертонические растворы кристаллоидов (300 mEq Na в 1 л) могут уменьшить объем инфузии, однако их использование у детей очень дискутабельно. Использование гипертонических растворов может приводить к гипернатриемии, гиперосмолярности и увеличивать отеки в зоне ожогов [9].
У пострадавших в первые часы после ожогов снижена толерантность к углеводам (реактивная гипергликемия), поэтому растворы, содержащие глюкозу, не используются.
в) Мониторинг
Объем инфузии контролируется по показателям гемодинамики (ЧСС, АД, время заполнения капилляров) и по объему мочи (не менее 30 мл/м 2 при исключении осмотического диуреза).
4) Аналгезия и седация
Необходимо стремиться к эффективной аналгезии. Опиоидные аналгетики показаны большинству ожоговых больных
Морфин применяется внутривенно в дозе 25 мкг/кг/час или per os морфина гидрохлорид 0,5-3 мг/кг каждые 4 часа. Принятый порядок применения этих препаратов предусматривает определение их уровня в плазме крови 2 раза в день.
Фентанил (1-2 мкг/кг в/в), сильный ?–агонист короткого действия, иногда может быть очень эффективным по сравнению с другими аналгетиками, особенно во время смены повязок на ранах, когда боль особенно интенсивна.
Налбуфин, ?-агонист – ?-антагонист, может использоваться при умеренных болях (0,2 мг/кг в/в или 0,4 мг/кг ректально).
Парацетамол (30 мг/кг в/в капельно) чаще всего используется в комбинации с наркотиками.
Седация мидазоламом в дозе 100 мкг/кг в/в (или 250 мкг/кг ректально) может применяться у возбужденных детей в сочетании с обезболиванием.
5) Респираторная поддержка
Дыхательная недостаточность достаточно часто встречается у больных с обширными ожогами кожи. У этого может быть пять причин: вдыхание дыма и сажи, отравление угарным газом и цианидом водорода, сдавление грудной клетки, системное влияние очень обширных ожогов и / или асфиксия (ожоги лица и глотки).
1. В случаях вдыхания дыма, должна быть оценена степень обструкции бронхов сажей и, при необходимости, произведен лаваж. Эффективный лаваж бронхов у детей не может быть выполнен через фиброскоп [10]. Его необходимо проводить через жесткий бронхоскоп специалистом по эндоскопии в условиях операционной. Фиброскопия может производиться повторно для оценки повреждения дистальных бронхов. Превентивная интубация проводится у пациентов с отеком верхних дыхательных путей, даже при отсутствии респираторных расстройств. Дело в том, что в этих случаях дыхательная недостаточность может наступить очень быстро, и интубация в более поздние сроки будет затрудненной из-за прогрессирования отека.
2. Отравление оксидом углерода (СО, угарный газ) может быть у всех пациентов с ожогами пламенем, полученными в замкнутом пространстве, особенно если у них нарушено сознание. При отравлении угарным газом применяется терапия 100 % кислородом в течение всего периода, пока в крови определяется карбоксигемоглобин ( HbCO ). Уровень HbCO , превышающий 40 %, или длительный неврологический дефицит требуют вентиляции при FiО2 1,0 и проведения гипербарической оксигенации. Отравление цианидом водорода ( HCN ) может произойти при подобных обстоятельствах. Клиническими признаками являются постоянный цианоз, независимо от кислородной терапии, и нестабильность гемодинамики, независимо от адекватного восполнения объема сосудистого русла. Чаще всего эффективна терапия гидроксикобаламином в начальной дозе 50 мг/кг в/в и поддерживающей инфузии 50 мг/кг в/в капельно за 4 часа.
3. Дыхательная недостаточность вследствие сдавливания грудной клетки требует выполнения послабляющих разрезов.
4. В случае очень обширных ожогов ( > 40 % площади поверхности тела) интубация показана при доказанной артериальной гипоксемии и / или гиперкапнии.
5. Интубация также показана у больных с глубокими ожогами лица. Её необходимо выполнять в ранние сроки, до развития отеков.
6) Специальные проблемы
а) Электрические и химические ожоги
При электрических ожогах высок риск рабдомиолиза. Инфузия должна проводиться до достижения диуреза не менее 50 мл/м 2 /час.
Химические ожоги требуют длительного промывания (не менее 30 мин.). Использование антидотов не обязательно, за исключением ожогов фосфорной кислотой (анти — ржавчина). Такие ожоги приводят к большому риску гипокальциемии. Поэтому необходимо при площади ожога более 2 см 2 связывать ионы фтора кальцием, нанося на ожоговые раны гель глюконата кальция [11].
б) Послабляющие разрезы
Циркулярные ожоги, сдавливающие конечности, требуют выполнения послабляющих разрезов. Парестезия, холодные пораженные конечности и отсутствие кровоточивости при венепункции являются показаниями к послабляющим разрезам.
Заключение
Лечение детей с ожогами на этапах до специализированного отделения требует тщательной оценки тяжести поражения. Правила просты, но зачастую ими пренебрегают. Нужно помнить, что специализированный ожоговый центр – это всего лишь один телефонный звонок…
Видео:Ожоги, классификации ожогов, определение площади ожога | Патофизиология | МедвузаСкачать

Ожоги у детей
Ожоги у детей – разновидность травмы, возникающей при поражении тканей физическими и химическими факторами (тепловой энергией, электричеством, ионизирующим излучением, химикатами и др.). Клиника ожогов у детей зависит от воздействовавшего фактора, локализации, глубины, обширности повреждения тканей и включает местные (боль, гиперемию, отек, образование пузырей) и общие проявления (шок). Главными задачами диагностики ожогов у детей является определение характера ожоговой травмы, глубины и площади повреждения, для чего используются инфракрасная термография, измерительные методики. Лечение ожогов у детей требует проведения противошоковой терапии, туалета ожоговой поверхности, наложения повязок.
Видео:Ожоги у детейСкачать

Общие сведения
Ожоги у детей – термическое, химическое, электрическое, лучевое повреждение кожных покровов, слизистых оболочек и подлежащих тканей. Среди общего числа лиц с ожоговой травмой дети составляют 20–30%; при этом почти половина из них – это дети до 3-х лет. Уровень летальности в связи с ожогами среди детей достигает 2-4%, кроме этого около 35% детей ежегодно остаются инвалидами. Высокая распространенность ожогов в детской популяции, склонность к развитию ожоговой болезни и тяжелых послеожоговых расстройств ставят вопросы предупреждения и лечения ожоговой травмы у детей в число приоритетных в детской хирургии и травматологии.
Особенности детской анатомии и физиологии таковы, что кожа у детей тоньше и нежнее, чем у взрослых, имеет развитую кровеносную и лимфатическую сеть и, следовательно, обладает большей теплопроводностью. Эта особенность способствует тому, что воздействие химического или физического агента, который у взрослого вызывает лишь поверхностное поражение кожи, у ребенка приводит к глубокому ожогу. Беспомощность детей во время травмы обусловливает более длительную экспозицию поражающего фактора, что также способствует глубине повреждения тканей.
Кроме этого, несовершенство компенсаторных и регуляторных механизмов у детей может привести к развитию ожоговой болезни даже при поражении 5-10%, а в грудном возрасте или при глубоком ожоге – всего 3-5% поверхности тела. Таким образом, любые ожоги у детей протекают тяжелее, чем у взрослых, поскольку в детском возрасте быстрее наступают расстройства кровообращения, обмена, функционирования жизненно важных органов и систем.
Видео:Ребенок получил ожог. Виды ожогов. Причины, лечение и профилактика ожогов у детейСкачать

Причины и классификация ожогов у детей
В зависимости от повреждающего агента ожоги у детей делятся на термические, химические, электрические и лучевые.
Возникновение термических ожогов у детей в большинстве случаев обусловлено контактом кожи с кипятком, паром, открытым огнем, расплавленным жиром, раскаленными металлическими предметами. Дети раннего возраста чаще всего обвариваются горячими жидкостями (водой, молоком, чаем, супом). Нередко ожоги у детей возникают вследствие небрежности родителей, когда они погружают ребенка в слишком горячую ванну или надолго оставляют согреваться грелками.
В школьном возрасте особую опасность для детей представляют различные пиротехнические забавы, разжигание костров, «эксперименты» с горючими смесями и т. д. Подобные шалости с огнем, как правило, заканчиваются плачевно, поскольку нередко приводят к обширным термическим ожогам. При термических ожогах у детей обычно поражаются покровные ткани, однако также могут отмечаться, ожоги глаз, дыхательных путей и пищеварительного тракта.
Химические ожоги встречаются реже и обычно случаются при неправильном хранении бытовых химических средств в доступном для детей месте. Маленькие дети могут нечаянно пролить на себя кислоту или щелочь, просыпать порошкообразное вещество, распылить аэрозоль с опасным химикатом, по ошибке выпить едкую жидкость. При приеме агрессивных химических веществ внутрь ожог пищевода у детей сочетается с ожогом полости рта и дыхательных путей.
Причинами электрических ожогов у маленьких детей становятся неисправность электроприборов, их неправильное хранение и эксплуатация, наличие в доме доступных для ребенка электророзеток, торчащих оголенных проводов. Более старшие дети обычно получают электрические ожоги, играя рядом с высоковольтными линиями, катаясь на крышах электричек, прячась в трансформаторных будках.
Лучевые ожоги у детей чаще всего связаны с попаданием на кожу прямых солнечных лучей в течение длительного периода времени. В целом на термические ожоги у детей приходится около 65-80% случаев, на электрические – 11%, на остальные виды – 10-15%.
В рамках данной темы будут рассмотрены особенности термических ожогов у детей.
Видео:12 Ожоговая травма у детей раннего возрастаСкачать

Симптомы термических ожогов у детей
В зависимости от глубины поражения тканей термические ожоги у детей могут быть четырех степеней.
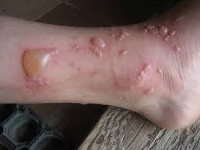
- Ожог I степени (эпидермальный ожог) характеризуется поверхностным повреждением кожи вследствие кратковременного или слабого по интенсивности воздействия. У детей отмечается локальная болезненность, гиперемия, отек и чувство жжения. В месте ожога может наблюдаться небольшое шелушение эпидермиса; поверхностные ожоги у детей заживают через 3-5 дней самостоятельно совершенно бесследно или с образованием небольшой пигментации.
- Ожог II степени (поверхностный дермальный ожог) протекает с полным омертвением эпидермиса, под которым скапливается прозрачная жидкость, образующая пузыри. Припухлость, боль и покраснение кожи выражены сильнее. Спустя 2–3 дня содержимое пузырей становится густым и желеобразным. Заживление и восстановление кожного покрова длится около 2-х недель. При ожогах II степени у детей возрастает риск инфицирования ожоговой раны.
- Ожог III степени (глубокий дермальный ожог) может быть двух видов: IIIа степени – с сохранением базального слоя кожи и IIIб степени – с некрозом всей толщи кожи и частично подкожного слоя. Ожоги III степени у детей протекают с образованием сухого или влажного некроза. Сухой некроз представляет собой плотный струп бурого или черного цвета, нечувствительный к прикосновениям. Влажный некроз имеет вид желтовато серого струпа с резким отеком клетчатки в зоне ожога. Через 7-14 дней начинается отторжение струпа, а полный процесс заживления затягивается на 1-2 месяца. Эпителизация кожи происходит за счет сохранившегося росткового слоя. Ожоги IIIб степени у детей заживают с образованием грубых, неэластичных рубцов.
- Ожог IV степени (субфасциальный ожог) характеризуется поражением и обнажением тканей, залегающих глубже апоневроза (мышц, сухожилий, сосудов, нервов, костей и хрящей). Визуально при ожогах IV степени виден темно коричневый или черный струп, через трещины которого проглядывают пораженные глубокие ткани. При таких поражениях ожоговый процесс у детей (очищение раны, образование грануляций) протекает медленно, часто развиваются местные, прежде всего гнойные, осложнения – абсцессы, флегмоны, артриты. Ожоги IV степени сопровождаются быстрым нарастанием вторичных изменений в тканях, прогрессирующего тромбоза, повреждением внутренних органов и может закончиться гибелью ребенка.
Ожоги I, II и IIIа степени у детей расцениваются как поверхностные, ожоги IIIб и IV степени – как глубокие. В педиатрии, как правило, встречается сочетание ожогов различных степеней.
Видео:Методы определения площади ожога. И обработка ожоговой поверхностиСкачать

Ожоговая болезнь у детей
Кроме местных явлений, при ожогах у детей нередко развиваются тяжелые системные реакции, которые характеризуются как ожоговая болезнь. В течении ожоговой болезни выделяют 4 периода — ожогового шока, острой ожоговой токсемии, ожоговой септикопиемии и выздоровления.
Ожоговый шок длится 1-3 суток. В первые часы после получения ожога дети возбуждены, остро реагируют на боль, кричат (эректильная фаза шока). Отмечается озноб, повышение АД, учащение дыхания, тахикардия. При тяжелом шоке температура тела может понижаться. Через 2–6 часа после ожога у детей наступает торпидная фаза шока: ребенок адинамичен, заторможен, не предъявляет жалоб и практически не реагирует на окружающую обстановку. Для торпидной фазы характерна артериальная гипотония, частый нитевидный пульс, выраженная бледность кожных покровов, сильная жажда, олигурия либо анурия, в тяжелых случаях – рвота «кофейной гущей» из-за желудочно-кишечного кровотечения. Ожоговый шок I степени развивается у детей при поверхностном поражении 15-20% площади тела; II степени – при ожогах 20-60% поверхности тела; III степени — более 60% площади тела. Быстро прогрессирующий ожоговый шок приводит к гибели ребенка в первые сутки.
При дальнейшем развитии период ожогового шока сменяется фазой ожоговой токсемией, проявления которой обусловлены поступлением продуктов распада из поврежденных тканей в общий кровоток. В это время у детей, получивших ожоги, возможна лихорадка, бред, судороги, тахикардия, аритмия; в отдельных случаях коматозное состояние. На фоне токсемии может развиться токсический миокардит, гепатит, острый эрозивно-язвенный гастрит, вторичная анемия, нефрит, иногда — острая почечная недостаточность. Длительность периода ожоговой токсемии составляет до 10 дней, после чего при глубоких или обширных ожогах у детей наступает фаза септикотоксемии.
Ожоговая септикотоксемия характеризуется присоединением вторичной инфекции и нагноением ожоговой раны. Общее состояние детей с ожогами остается тяжелым; возможны осложнения в виде отита, язвенного стоматита, лимфаденита, пневмонии, бактериемии, ожогового сепсиса и ожогового истощения. В фазу выздоровления преобладают процессы восстановления всех жизненных функций и рубцевания ожоговой поверхности.
Видео:Первая помощь при ожогах (как лечить термический, химический и солнечный ожог у детей и взрослых)Скачать

Диагностика ожогов у детей
Диагностика ожогов у детей производится на основании анамнеза и визуального осмотра. Для определения площади ожога у детей младшего возраста используются таблицы Лунда-Браудера, учитывающие изменение площади различных частей тела с возрастом. У детей старше 15 лет пользуются правилом «девятки», а при ограниченных ожогах — правилом ладони.
Детям с ожогами необходимо исследовать гемоглобин и гематокрит крови, общий анализ мочи, биохимический анализ крови (электролиты, общий белок, альбумин, мочевину, креатинин и др.). В случае нагноения ожоговой раны производится забор и бактериологический посев раневого отделяемого на микрофлору.
Обязательно (в особенности при электротравме у детей) выполняется и повторяется в динамике ЭКГ. В случае химического ожога пищевода у детей необходимо проведение эзофагоскопии (ФГДС). При поражении дыхательных путей требуется выполнение бронхоскопии, рентгенографии легких.
Видео:Как выглядит ОЖОГ 1 2 3 и 4 степени (фото 1-3). Классификация ожогов по глубине и степени тяжестиСкачать

Лечение ожогов у детей
Первая помощь при ожоге у детей предполагает прекращение действия термического агента, освобождении пораженного участка кожи от одежды и его охлаждении (с помощью обмывания водой, пузыря со льдом). Для профилактики шокового состояния на догоспитальном этапе ребенку можно ввести анальгетики.
В медицинском учреждении проводится первичная обработка ожоговой поверхности, удаление инородных тел и обрывков эпидермиса. Противошоковые мероприятия при ожогах у детей включают адекватное обезболивание и седацию, проведение инфузионной терапии, антибиотикотерапии, оксигенотерапии. Детям, не получавшим соответствующих профилактических прививок, проводится экстренная иммунизация против столбняка.
Местное лечение ожогов у детей осуществляется закрытым, открытым, смешанным или хирургическим путем. При закрытом способе ожоговая рана закрывается асептической повязкой. Для перевязок используют антисептики (хлоргексидин, фурацилин), пленкообразующие аэрозоли, мази (офлоксацин+лидокаин, хлорамфеникол+метилурацил и др.), ферментные препараты (химотрипсин, стрептокиназа). Открытый способ лечения ожогов у детей предполагает отказ от наложения повязок и ведение больного в условиях строгой асептики. Возможен переход от закрытого метода к открытому для ускорения восстановительного процесса либо от открытого к закрытому – при развитии инфекции.
При глубоких, но небольших по площади ожогах у детей выполняется иссечение некротизированных тканей с последующей аутодермопластикой. В случае образования шрамов производится иссечение рубца с наложением косметического шва. Способ лечения ожогов у детей определяется комбустиологом или детским травматологом.
Видео:Как лечить ожоги? Как считают площадь ожогов на теле? Кто такой комбустиолог?Скачать

Прогноз и профилактика
При ожогах I-II степени практически всегда исход бывает благоприятным. При обширных и глубоких ожогах у детей прогноз всегда серьезен. Для детей раннего возраста критическими являются ожоги более 30 % поверхности тела; для более старших детей — 40% площади тела и более. Причиной гибели детей в большинстве случаев становится вторичная инфекция.
Профилактика ожогов у детей, прежде всего, требует повышенной ответственности со стороны взрослых. Нельзя допускать контакта ребенка с огнем, горячими жидкостями, химическими веществами, электричеством и пр. Для этого в доме, где есть маленькие дети, должны быть предусмотрены меры безопасности (хранение бытовой химии в недоступном месте, специальные заглушки в розетках, скрытая электропроводка и т. д.). Необходим постоянный присмотр за детьми, наложение строгого запрета на прикосновение к опасным предметам.
Видео:Ожоги у ребенкаСкачать

Э.Я.Фисталь, Г.Е.Самойленко, С.Г.Хачатрян
Диагностика и лечение ожогов у детей
Э.Я.ФИСТАЛЬ, д.мед.н., профессор; Г.Е.САМОЙЛЕНКО, к.мед.н.; С.Г.ХАЧАТРЯН
/Донецкий государственный медицинский университет, кафедра комбустиологии, пластической хирургии и урологии ФПО/
Видео:Доктор рекомендует. Ожог у детей (19.06.2018 г.)Скачать

Особенности тканевого и физиологического развития ребенка, влияющие на оказание неотложной помощи обожженному ребенку
Видео:Ожоговая болезньСкачать

Эпидемиология ожогов у детей
Ведущим этиологическим фактором ожогов у детей являются горячие жидкости (65–80% случаев). В условиях промышленного региона среди детей повышен травматизм техногенного характера, особенно электрические ожоги (11,3%), в том числе высоковольтные (3,9%). А если учитывать и высокий удельный вес ожогов пламенем (25,9%), то возможно сделать вывод о том, что наиболее тяжелые и глубокие ожоги, которые требуют оперативного лечения, составляют до 40% случаев. Соотношение количества пораженных мальчиков и девочек составляет 1:1,5–1,7 (Фісталь Е.Я., Самойленко Г.Є. та співавт., 2000).
Видео:У ребенка ОЖОГ! Что делать? | Неотложные состоянияСкачать

Определение площади обожженной поверхности у детей
Площадь ожога, выраженная в процентах по отношению к поверхности тела ребенка, может быть установлена по правилу “девятки” у детей в возрасте 15 лет (схема Уоллеса), а также по правилу ладони — при ограниченных ожогах. Данное правило позволяет достаточно точно оценить площадь обожженной поверхности у детей старшего возраста и взрослых, однако при расчетах у детей младше 4 лет его необходимо несколько корректировать — поверхность головы у них составляет 19%, а каждой нижней конечности — лишь 13%. При измерении небольших ожогов исходят из того, что площадь ладони ребенка равна приблизительно 1% площади всей поверхности тела (Фісталь Е.Я., Козинець Г.П. та співавт., 2004).
При ожогах площадью свыше 60% проще определять необожженную поверхность.
Для определения площади ожога у детей пользуются схемой (табл.1).
Видео:Детские ожоги в «мамин час»Скачать

Классификация ожоговых ран
Видео:Женя Михневич, 8 лет, термический ожог II–III степениСкачать

Первая помощь при ожогах у детей
Видео:Ожоги || Правильная первая помощь при ожогах || Проект+1Скачать

Особенности химических ожогов
Видео:Первая помощь детям при ожогахСкачать

Электроповреждения
Что касается электротравм, то здесь важно в первую очередь определить, находится ли еще ребенок в контакте с электроисточником и не представляет ли этот источник энергии опасность для спасателя. В любом случае электроисточник должен быть устранен, чтобы спасатель не стал следующим звеном в передаче тока. Использование сухого дерева, резины или пластика обычно обеспечивает надежную изоляцию.
Все пострадавшие с ожогами, независимо от их площади и глубины поражения, должны быть осмотрены врачом-хирургом или комбустиологом. В госпитализации нуждаются следующие категории обожженных: дети до 3 лет с ожогом более 10–12% поверхности тела; дети с электроожогами; дети с ожогами лица, шеи, верхних конечностей, промежности; пострадавшие с подозрением на термоингаляционное поражение; дети с отягощенным преморбидным фоном.
Видео:Первая помощь 16+ (06.03.18) Термические ожоги у детейСкачать

Первоначальные действия врача при поступлении ребенка в отделение
Взвешивание больного. Для назначения инфузионной терапии в течение первых нескольких дней после получения ожога важно провести взвешивание ребенка. Знание массы тела необходимо также для определения потребности больного с обширным ожогом в калориях. Регулярное периодическое взвешивание пациента помогает не только определить правильность проводимой водно-электролитной коррекции, но и оценить эффективность парентерального введения жидкости.
Оценка системы дыхания ребенка. Поскольку расстройство дыхание является главной причиной смерти от ожогов, особое внимание следует уделять оценке дыхательной системы.
Выяснение причины ожога. У ребенка, получившего ожог в закрытом помещении или долгое время подвергающегося действию дыма, существует серьезная опасность сильного повреждения дыхательных путей или отравления окисью углерода.
Оценка внешнего вида пациента может помочь в определении наличия серьезного легочного осложнения. Беспокойный, синюшный ребенок, судорожно глотающий воздух, явно страдает от респираторного дистресс-синдрома, вызванного, скорее всего, повреждением дыхательных путей. Характерный вишневый цвет кожи пациента свидетельствует об отравлении окисью углерода.
Физическое обследование должно включать в себя внимательный прямой осмотр ротоглотки с целью обнаружения пятен сажи, покраснения, опухоли или волдырей. Нарастающая обструкция верхних дыхательных путей в результате быстро развивающегося отека может потребовать профилактической интубации.
Бронхоскопия увеличивает возможность диагностики повреждений дыхательных путей. При этом необходимо использовать только волоконно-оптический бронхоскоп, который позволяет осматривать больных быстро, легко и безопасно. В зависимости от состояния пациента могут понадобиться повторные обследования.
При оценке состояния ребенка с подозрением на повреждение дыхательных путей необходимы исследования уровня газов и карбоксигемоглобина в артериальной крови. Значительное повышение содержания карбоксигемоглобина легко устраняется с помощью кислорода. Задержка диоксида углерода является одним из первых признаков обширного легочного повреждения в результате токсических эффектов вдыхания дыма.
Рентгенография грудной клетки должна быть выполнена при поступлении пострадавшего в стационар, однако даже при серьезных повреждениях дыхательных путей значительные изменения на первоначальном рентгеновском снимке наблюдаются редко.
Общая оценка состояния обожженного ребенка. Кроме специального обследования обожженных участков и выявления возможных легочных повреждений необходимо провести общую оценку состояния ребенка. При этом фиксируются и в последующем мониторируются все жизненно важные функции организма (артериальное давление, пульс, характер дыхания, температура, а также сознание больного).
Должна быть получена полная картина состояния больного, выяснены подробности анамнеза (сопутствующая патология, наличие аллергии на медицинские препараты, профилактические прививки, особенно против столбняка). После завершения осмотра ребенка делают забор крови для определения резус-принадлежности и группы, производят ее клинический анализ (гемоглобин, гематокрит, лейкоциты, лейкоцитарная формула), определяют состояние свертывающей системы крови (тромбоциты, коагуляция), содержание электролитов в плазме (На+, К+, Сl–,СО32–), уровень белка и осмолярность. Другие специальные исследования крови назначаются в зависимости от состояния пациента. Периодически должен проводиться общий анализ мочи с целью определения ее объема, относительной удельной плотности или осмолярности.
Диагностика ожогового шока осуществляется с учетом площади термического поражения и возраста ребенка. Тяжесть его определяется с применением диагностических критериев (табл.2). Оценка тяжести шока достоверна, если одновременно учитывается не менее 3 признаков.
Видео:Как избавиться от ожога рук. Последствия ожогаСкачать

Стандарт лечебных мероприятий

2. Венозный доступ. Для проведения трансфузионной терапии во время транспортировки достаточно пункции (катетеризации периферической вены). При технических сложностях внутривенного доступа лекарственные препараты в виде исключения можно вводить в мышцы дна полости рта. Если ребенок интубирован, можно использовать интратрахеальный путь введения. Доза лекарственных препаратов в таких случаях должна быть возрастной, а концентрация их разведена в 10 раз.
3 Инфузионная терапия начинается с введения кристаллоидных растворов 20 мл/кг, реополиглюкина в дозе 10 мл/кг, затем 20% глюкоза с инсулином 5 мл/кг.
3. Иммобилизация. Иммобилизация конечности необходима (особенно при транспортировке) для проведения инфузионной терапии, фиксация — для профилактики удаления катетеров и контурных повязок.
4. Инфузионная терапия. Необходимо помнить, что основной целью внутривенного введения жидкости в первые часы ожоговой травмы является восстановление нормального минутного объема сердца и диуреза. В первые 24 часа применяются кристаллоиды. Натрий должен быть основным ионом в любой выбранной жидкости: гипотонической, изотонической или гипертонической. Для быстрого восстановления внутрисосудистого объема можно вводить растворы гидроксиэтилкрахмала (6–10%), которые из-за своей крупной молекулы не покидают сосудистое русло и способствуют восстановлению целостности стенки капилляра.
Скорость замещения жидкости. В первые несколько часов после возникновения ожогового повреждения потеря жидкости происходит быстро, постепенно замедляясь к концу вторых суток. В начальный период потери жидкости должны быть полностью возмещены, тогда как на следующем этапе (через 48 ч) необходима большая осторожность, чтобы избежать избыточного введения. Почасовый диурез плохо коррелирует с состоянием гидратации, поэтому этот критерий следует использовать только в сочетании с другими рекомендациями. Составляя режим инфузионной терапии, нужно учитывать рекомендуемые формулы для расчета ее режима у детей. Наиболее распространенной формулой расчета инфузионной терапии только солесодержащими растворами является формула Паркланда.
Первые 24 часа: раствор Рингера лактатный (4 мл/кг на 1% обожженной поверхности). У детей раннего возраста (масса тела менее 20 кг) к этому объему еще добавляют поддерживающий объем жидкости, равный 50–75% их ежедневной потребности (1500 мл/м2 в сутки), также в виде раствора Рингера лактатного. Половину общего объема вводят в первые 8 часов после ожоговой травмы, а другую — в последующие 16 часов. Инфузионную терапию следует проводить таким образом, чтобы поддерживать диурез в пределах 0,5–1 мл/кг в сутки. Вторые 24 часа: поддерживающая терапия в объеме 1500 мл/м2 в сутки с глюкозосодержащими гипотоническими растворами. Коллоидные растворы могут быть использованы для улучшения диуреза и коррекции гипоальбуминемии. Внутривенная терапия в конце вторых суток ожогового периода должна обеспечивать нормальную концентрацию натрия, фосфора, кальция и калия в сыворотке крови. Из-за интенсивной реакции на ожоговый стресс потери калия с мочой могут быть большими.
Глюкокортикостероиды назначаем при тяжелом ожоговом шоке, ожоге дыхательных путей и при неблагоприятном преморбидном фоне — 3–8 мг/кг преднизолона.
5. Оксигенотерапия. Проведение ингаляции увлажненного кислорода предпочтительно через респираторную маску.
6. Катетеризация мочевого пузыря. С первых минут поступления ребенка в стационар производят катетеризацию мочевого пузыря для мониторинга диуреза — одного из самых важных методов контроля над проведением инфузионной терапии в первые дни после ожога.
7. Назогастральный зонд. Зондирование желудка должно производиться обязательно. Гастральный дренаж уменьшает риск возникновения рвоты и аспирации. Ротовую полость следует обрабатывать антисептическими средствами, выбор которых зависит от опыта врача и основывается на истории болезни ребенка, в которой должен быть отражен его аллергоанамнез.
На догоспитальном этапе часто неизвестна масса тела ребенка, поэтому ориентировочно дозы медикаментов можно рассчитать по возрасту пострадавшего (табл.3).
Медикаментозная терапия и реанимационные пособия в стадии ожогового шока направлены на устранение патогенетических нарушений.
— Кислородные ингаляции (с помощью маски или через интубационную трубку).
— Снижение проявлений гиперкоагуляционного синдрома и профилактика коагулопатии потребления: гепарин (200–300 Ед/кг в сутки), антиагреганты (пентоксифиллин, дипиридамол).
— Нормализация проницаемости мембран достигается введением кортикостероидов, ингибиторов протеолиза, антигистаминных препаратов.
— Поддержание метаболизма макроэргов и обеспечение синтетических реакций адаптации: применяется комплекс витаминов и препаратов метаболического действия (С, В1, В6, никотиновая кислота, АТФ, рибоксин).
— Для профилактики развития острых язв желудка и кишечника назначают Н2-блокаторы и антациды, для деконтаминации кишечника — энтеросорбенты, эубиотики.
— Для оптимизации деятельности сердца, нормализации мезентериального и почечного кровотока применяют симпатомиметические амины — дофамин в медиаторных дозах (1–5 мкг/кг в 1 мин).
— Для устранения метаболического ацидоза используют гидрокарбонат натрия. Лечение гидрокарбонатом является временной мерой, основное внимание должно быть направлено на улучшение кровообращения и оксигенации тканей. Коррекция кислотно-основного состояния (КОС) раствором гидрокарбоната натрия должна проводиться только при значениях рН менее 7,2, так как при сдвиге КОС в область нормальных значений или алкалоза сродство гемоглобина к кислороду повышается, что приводит к усилению тканевой гипоксии. В случаях достаточно адекватной инфузионной терапии (устранение гиповолемии и нормализация функции почек) в организме создаются условия для саморегуляции КОС.
— До восстановления нормальной деятельности почек гидратирующие растворы не должны содержать препаратов калия. По истечении первых 12–24 часов можно назначать препараты калия.
— Проводимая терапия должна корректироваться в соответствии с клиническими и лабораторными показателями.
Сопутствующие заболевания. При составлении программы инфузионной терапии и во время ее проведения необходимо учитывать сопутствующую патологию или аномалии развития, имеющиеся у ребенка и обусловливающие снижение компенсаторных возможностей его организма.
У больных, получающих сердечные гликозиды, следует тщательно контролировать и поддерживать на нормальных цифрах содержание калия в крови. Кроме того, если обожженный ребенок с заболеванием сердца получал диуретики до ожога, у него может возникнуть гипокалиемия. Что касается сахарного диабета, то принципы контроля и коррекции уровня глюкозы в крови остаются такими же, как и до ожога. Гипергликемия во время ожогового шока нарушает диурез и увеличивает осмолярность плазмы. У обожженных детей с сахарным диабетом применение изотонического раствора хлорида натрия может вызвать гиперосмолярный синдром, вплоть до развития комы. При введении глюкозы с инсулином следует контролировать уровень сывороточного калия.
Термические повреждения, ингаляция дыма влекут за собой нарушение альвеолокапиллярной целостности, что может привести к перегрузке интерстиция легких жидкостью. Поэтому при введении ребенку больших объемов инфузионных растворов потребуется строжайший мониторинг водного баланса и адекватного диуреза — для регулирования скорости и предотвращения чрезмерного поступления жидкости.
Электрический ток высокого напряжения вызывает глубокие повреждения покровных тканей и мышц. При этом необходимо вводить больше жидкости, чем при поверхностных ожогах, при которых объем инфузии рассчитывается по формулам, основанным на площади поверхности тела и площади ожога. Глубокое мышечное повреждение освобождает миоглобин и гемохромогены, что вызывает риск повреждения почек.
В амбулаторных условиях лечат только ожоги I–II степени с площадью поражения не более 10% поверхности тела. Пострадавшие с ожогами более высокой степени и большей площадью поражения подлежат госпитализации. При ожогах II степени в области лица, волосистой части головы, стоп, паха и промежности рекомендуется лечение в стационаре.
При ожогах I степени выполняют туалет ожоговой раны, осторожно обмывая ее 1% раствором новокаина или изотоническим раствором хлорида натрия. На рану накладывают сухую асептическую повязку или используют аэрозоли с пленкообразующими полимерами (фуропласт, акутол, наксол и т.д.). Для обезболивания применяют ненаркотические анальгетики или орошение раны раствором новокаина.
При ожогах II степени выполняют обработку ожоговой поверхности. После первичного туалета раны надсекают пузыри у их основания и накладывают асептическую повязку. Если содержимое пузырей мутное, то отслоенный эпидермис иссекают, раневую поверхность обрабатывают раствором новокаина и накладывают повязку с гидрофильной мазью (левосин, левомеколь).
При ожогах III–IV степени лечение проводится только в условиях стационара. Общее лечение включает противошоковую, трансфузионную терапию, борьбу с инфекционными осложнениями, лечебное питание. Характер и объем лечебных мероприятий зависят от стадии ожоговой болезни.
Наш опыт доказывает и возможность, и необходимость транспортировки детей в первые часы (сутки) после ожога — при условии проведения инфузионной противошоковой терапии и наблюдения анестезиолога и комбустиолога во время транспортировки. При этом следует помнить, что наиболее оптимальным сроком для перевода в специализированную ожоговую клинику являются первые 6–8 часов после травмы.
Наиболее эффективным и физиологичным покрытием ожоговых ран являются лиофилизированные ксенотрансплантаты кожи свиньи.
Ксенокожа с гарантированной эффективностью применяется при лечении как поверхностных, так и глубоких ожогов. Ксенопластика ожоговых ран, выполненная в первые 12–24 часа, предотвращает гибель паранекротической зоны ожоговой раны, надежно защищает рану от инфицирования и обеспечивает тем самым неосложненное течение раневого процесса и ожоговой болезни. При этом значительно сокращаются сроки лечения ребенка, уменьшается площадь кожной аутопластики. Лиофилизированные ксенотрансплантаты широко применяются как временное покрытие во время операций и при глубоких, и при поверхностных ожогах.
Важными аспектами при лечении пациентов с ожогами являются ранние движения пораженных сегментов, конечностей, отведение конечности, разгибание суставов, шинирование в положении коррекции. Без применения этих простых манипуляций при ожогах ІІ степени могут развиться ранние дерматогенные контрактуры.
Таким образом, основными принципами местного консервативного лечения ожоговых ран при обширных ожогах являются:
— применение современных антисептических средств;
— применение физических методов лечения (подсушивание раневых поверхностей);
— ведение ран закрытым (повязочным) методом, исключение — неосложненные ожоги лица, ожоги промежности;
— ежедневные перевязки с тщательным туалетом ран;
— исключение применения мазей на жировой основе;
— применение аппликационной сорбции и заменителей кожи;
— атравматичность перевязок, что может достигаться смачиванием их, применением ванн с антисептиками, детергентами;
— раннее назначение лечебной физкультуры, правильное бинтование и положение пораженного участка.
На этапе специализированной помощи местное лечение должно быть направлено на быстрейшее очищение ран от некротических тканей, предотвращение вторичной контаминации ран, стимуляцию репаративных процессов, оперативное закрытие ран в ранние сроки.
Таким образом, успех лечения, а иногда и судьба пострадавшего ребенка во многом зависят от своевременности и полноты медицинской помощи в первые часы после травмы, а знание специалистами нехирургического профиля специфики ожогов у детей позволит избежать ошибок как в организационных, так и в лечебных вопросах.
Список рекомендованной литературы находится в редакции.